1岁女孩,人工喂养,面色苍白2个月,营养发育差,睑结膜苍白,心前区可闻Ⅱ级收缩期杂音,肝脾轻度肿大,手有颤抖。RBC 2.5×1012/L,Hb65g/L,RBC大小不等,大细胞中空淡染。最可能诊断是A.营养性混合性贫血B.慢性失血性贫血C.营养性缺铁性贫血D.慢性溶血性贫血E.再生障碍性贫血
题目
1岁女孩,人工喂养,面色苍白2个月,营养发育差,睑结膜苍白,心前区可闻Ⅱ级收缩期杂音,肝脾轻度肿大,手有颤抖。RBC 2.5×1012/L,Hb65g/L,RBC大小不等,大细胞中空淡染。最可能诊断是
A.营养性混合性贫血
B.慢性失血性贫血
C.营养性缺铁性贫血
D.慢性溶血性贫血
E.再生障碍性贫血
相似考题
更多“1岁女孩,人工喂养,面色苍白2个月,营养发育差,睑结膜苍白,心前区可闻Ⅱ级收缩期杂音,肝脾轻度肿大, ”相关问题
-
第1题:
10个月,人工喂养,未添加辅食,因面色苍白、精神、食欲差2个月就诊。查体面色蜡黄,眼结膜苍白,心前区听诊闻及Ⅱ级柔和收缩期杂音,肝肋下3cm,脾肋下1cm。末梢血血红蛋白75g/L,红细胞2.0×10 /L,网织红细胞O.5%。肝脾增大的原因,最可能的是()
A、乙型肝炎
B、心力衰竭
C、CMV感染
D、髓外造血
E、先天性代谢疾病
标准答案:D -
第2题:
10个月婴儿,人工喂养,未添加辅食。面色苍白、精神不振、食欲差2个月。查体面色蜡黄,睑结膜苍白,心前区听诊闻及Ⅱ级柔和收缩期杂音,肝肋下3cm,脾肋下1cm。末梢Hb75g/L,红细胞网织红细胞0.005。肝脾增大的原因,最可能的是A、髓外造血
B、乙型肝炎
C、先天性代谢疾病
D、感染
E、心力衰竭答案:A解析:在正常情况下,骨髓外造血极少。出生后,尤其在婴儿期,当发生感染性贫血或溶血性贫血等需要增加造血时,肝可适应需要恢复到胎儿时期的造血状态而出现肝大,同时可出现脾和淋巴结的肿大,外周血中可出现有核红细胞或(和)幼稚中性粒细胞。这是小儿造血器官的一种特殊反应,称为“骨髓外造血”,感染及贫血矫正后即恢复正常。 -
第3题:
男,7个月。因面色苍白、纳差2个月入院。生后人工喂养,未加辅食。体检:皮肤黏膜苍白,心前区闻收缩期杂音,肝肋下3cm,脾肋下1cm。化验:血红蛋白60g/L,红细胞2.0×10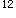 /L。本病的主要原因是
/L。本病的主要原因是
A.喂养不当
B.丢失过多
C.营养物质吸收障碍
D.生长发育过快
E.慢性感染答案:A解析:小儿6个月就应该添加辅食,患儿由于生长发育过快未能添加辅食造成的营养性缺铁性贫血。 -
第4题:
男孩,1岁。面色苍白2个月,生后母乳喂养至今,未规律添加辅食,平日易感冒。查体:发育营养稍差,皮肤黏膜苍白,无黄疸,浅表淋巴结不大,心前区可闻及2级收缩期杂音,肝脾无肿大。血常规Hb85g/L,RBC3.5*109/L,MH24pg,MCHCO.28,WBC、PLT正常。该患儿最可能的诊断是A:营养性巨幼细胞性贫血
B:感染性贫血
C:缺铁性贫血
D:溶血性贫血
E:再生障碍性贫血答案:C解析:面色苍白,未规律添加辅食,Hb85g/L.MCH<28pg,MCHC<0.32,为小细胞低色素性贫血,故诊断为缺铁性贫血。 -
第5题:
男孩,1岁。面色苍白2个月。生后母乳喂养至今,未规律添加辅食,平日易感冒。查体:发育营养稍差,皮肤黏膜苍白,无黄疸,浅表淋巴结不大,心前区可闻及2级收缩期杂音,肝脾无肿大。血常规:Hb85g/L,RBC3.5×10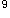 /L,MCV68fl,MCH24pg,MCHC0.28,WBC、PLT正常。首选的治疗是
/L,MCV68fl,MCH24pg,MCHC0.28,WBC、PLT正常。首选的治疗是
A.红细胞输注
B.维生素B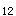
C.维生素C
D.琥珀酸亚铁
E.叶酸答案:D解析:
1.缺铁性贫血患者的血常规检查示:血红蛋白降低比红细胞减少明显,呈小细胞低色素性贫血。外周血涂片可见红细胞大小不等,以小细胞为多,中央淡染区扩大。平均红细胞容积(MCV)<80fl,平均红细胞血红蛋白量(MCH)<26pg,平均红细胞血红蛋白浓度(MCHC)<0.31。网织红细胞数正常或轻度减少。白细胞、血小板一般无改变。
2.铁代谢的检查:①血清铁蛋白(SF):SF值可较灵敏地反映体内贮铁情况,在缺铁的ID期即已降低。其放射免疫法测定值低于12μg/L提示缺铁。②红细胞游离原卟啉(FEP):红细胞内缺铁时原卟啉不能完全与铁结合成血红素,血红素减少又反馈性地使原卟啉合成增多,因此未被利用的原卟啉在红细胞内堆积,致使FEP值增高。当FEP>0.9μmol/L(50μg/dl)即提示红细胞内缺铁。如SF值低、FEP增高而未出现贫血,是缺铁IDE期的典型表现。③血清铁(SI)、总铁结合力(TIBC)和转铁蛋白饱和度(TS):这三项检查是反映血浆中铁含量,通常在IDA期才出现异常。缺铁性贫血时SI降低、TIBC增高、TS降低。SI62.7μmol/L(350μg/dl)有意义,TS<15%有诊断意义。
3.铁剂治疗:以口服铁剂为主,选用二价铁盐制剂,较易吸收。常用制剂有硫酸亚铁(含元素铁20%),富马酸亚铁(含元素铁33%)、葡萄糖酸亚铁(含元素铁12%)、琥珀酸亚铁(含元素铁35%)等。口服铁剂的剂量以元素铁计算,一般为每日4~6mg/kg,每日分3次,一次量不应超过元素铁1.5~2mg/kg。最好于两餐之间服药,既减少对胃黏膜的刺激,又有利于吸收。同时口服维生素C能促进铁的吸收。牛奶、茶、咖啡、抗酸药等与铁剂同服,均可影响铁的吸收。给予铁剂治疗后如有效,则于12~24小时后细胞内含铁酶活性开始恢复,精神症状减轻,食欲好转。网织红细胞数于用药2~3天后开始升高,5~7天达高峰,2~3周后下降至正常。治疗约1~2周后,血红蛋白逐渐增加,通常于治疗3~4周达到正常。如疗效满意,铁剂应继续服用至血红蛋白恢复正常水平后继续服用铁剂6~8周,以补足体内铁的贮存量。
