病历摘要:患者女性,35岁,工人,因昏迷1小时而就诊。患者1小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现患者服药后5分钟左右出现腹痛、恶心,伴呕吐1次,呕吐物有明显的大蒜臭味,随后逐渐神志不清,呼之不应,急送来就诊,同时有大小便失禁,出汗多。既往体健,无心脏病、高血压、肝肾疾病、糖尿病史,无药物过敏史,月经史、个人史及家族史无异常。查体:T36.5℃,P60次/分,R30次/分,BP110/80mmHg。被动体位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,浅表淋巴结未扪及肿大,
题目
病历摘要:患者女性,35岁,工人,因昏迷1小时而就诊。 患者1小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现患者服药后5分钟左右出现腹痛、恶心,伴呕吐1次,呕吐物有明显的大蒜臭味,随后逐渐神志不清,呼之不应,急送来就诊,同时有大小便失禁,出汗多。 既往体健,无心脏病、高血压、肝肾疾病、糖尿病史,无药物过敏史,月经史、个人史及家族史无异常。 查体:T36.5℃,P60次/分,R30次/分,BP110/80mmHg。被动体位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,浅表淋巴结未扪及肿大,巩膜未见黄染,瞳孔呈针尖样大小,对光反射弱,口腔流涎,肺叩诊清音,两肺较多哮鸣音和散在湿啰音,叩诊心界不大,心率60次/分,律齐,未闻心脏杂音。腹平软,肝脾于肋下未触及,下肢未见水肿。 实验室检查:血常规:Hb125g/L,WBC7.4×109/L,N0.68,L0.30,M0.02,PLT156×109/L。 请简述其诊断结果?
相似考题
参考答案和解析
更多“病历摘要:患者女性,35岁,工人,因昏迷1小时而就诊。 患者1小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现患者服药后5分钟左右出现腹痛、恶心,伴呕吐1次,呕吐物有明显的大蒜臭味,随后逐渐神志不清,呼之不应,急送来就诊,同时有大小便失禁,出汗多。 既往体健,无心脏病、高血压、肝肾疾病、糖尿病史,无药物过敏史,月经史、个人史及家族史无异常。 查体:T36.5℃,P60次/分,R30次/分,BP110/80mmHg。被动体位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,浅表淋巴结”相关问题
-
第1题:
慢性肾功能衰竭案例:
病例摘要:患者,男性,35岁,因“乏力、厌食1个月”就诊。
患者近1个月无诱因感乏力、厌食,有时伴恶心、腹胀,无腹痛、腹泻或发热。自服多潘立酮(吗丁啉)无效,乏力厌食症状进行性加重,遂就诊。患者近2年来出现夜尿次数增多,3~4次/天,近1年体重有下降。尿量无明显改变。
既往史:5年前曾发现血压偏高,150/90mmHg,未正规诊治。无糖尿病史,无药物滥用史,无药物过敏史。查体:T 36.8℃,P 90次/分,R 20次/分,BP 160/100mmHg。慢性病容,贫血貌,皮肤有氨味,浅表淋巴结无肿大,巩膜无黄染。心、肺、腹部查体未见异常。双下肢无水肿。
实验室检查:血常规:Hb 90g/L;尿常规:蛋白(++),RBC(++);粪便常规(-)。血生化:Cr 900μmol/L,HCO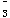 15mmol/l,血磷升高。B超:双肾缩小,左肾8.7cm×4.0cm,右肾9.0cm×4.1cm,双肾皮质回声增强,皮髓质分界不清。答案:解析:分析步骤:
15mmol/l,血磷升高。B超:双肾缩小,左肾8.7cm×4.0cm,右肾9.0cm×4.1cm,双肾皮质回声增强,皮髓质分界不清。答案:解析:分析步骤:
1.诊断 本例以消化道症状起病,临床存在多系统受累现象,结合辅助检查,其突出表现是重度肾功能损伤伴血尿蛋白尿、贫血、电解质紊乱与代谢性酸中毒,结合肾脏声像学表现,诊断慢性肾功能衰竭成立。诊断思路:
(1)是否肾衰竭 血cr升高,肾衰竭诊断成立;
(2)急性肾衰竭还是慢性肾衰竭 起病隐匿,有慢性肾衰相应的代谢紊乱表现(肾性贫血、肾件骨病等),B超提示双肾萎缩,因此诊断慢性肾功能衰竭;
(3)可能的基础病冈分析 患者有镜下血尿和蛋白尿表现,且伴青年起病的高血压,临床考虑病因为慢性肾小球肾炎可能性大,但需进一步排除急进性肾炎、感染相关性肾炎等其他病因;
(4)肾功能分期 根据血Cr水平,本例患者已进入尿毒症期;
(5)并发症情况 根据临床及辅助检查结果,目前存在:肾性贫血、肾性骨病、肾性高血压、代谢性酸中毒。
3.进一步检查
(1)进一步的病因筛查 如了解家族史、查抗肾基底膜抗体、肝炎病毒学检查、肾血管超声等。
(2)并发症方面的检查 查血甲状旁腺素(PTH),完善肺部影像学检查、心功能评价等。
4.治疗原则
(1)基础治疗 优质低蛋白饮食,添加α酮酸制剂。监测血压、血生化。对症治疗。
(2)药物治疗 包括纠正酸中毒(碳酸氢钠)、纠正肾性贫血(重组人促红细胞生成素和铁剂)、治疗肾性骨病(加用磷结合剂)、控制高血压、口服大黄制剂等促进毒素经肠道排泄。
(3)替代治疗 患者已经有肾脏替代治疗指征,应当尽快开始替代治疗。可根据患者的实际情况选择血液透析、腹膜透析或者肾移植。 -
第2题:
病例摘要:女性,65岁,退休工人,因与家人生气时突然昏迷4小时来诊。
患者于4个多小时前因家庭琐事与家人争吵,正生气时突然剧烈头痛,继之很快昏迷不省人事,曾吐过一次,呈喷射性,吐出食物,无大小便失禁、抽搐和咬破舌头等。
既往有高血压病史10余年,未进行系统治疗,既往无类似病史,无心、脑、肝和肾疾病及糖尿病史,无药物过敏史。无烟酒嗜好,家族史中父亲因高血压病死亡。
查体:T36℃,P80次/分,R20次/分,BP165/100mmHg。
昏迷,双眼向右侧凝视,瞳孔等大正圆,对光反射灵敏。颈软无抵抗,肺(-),心界叩诊不大,心率80次/分,律齐,未闻及杂音,腹(-)。左侧上下肢瘫痪,左侧Babinski征(+)。
实验室检查:Hb124g/L,WBC6.8×10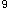 /L,N68%,L32%,PLT240×10
/L,N68%,L32%,PLT240×10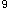 /L。答案:解析:分析步骤:
/L。答案:解析:分析步骤:
1.诊断及诊断依据
(1)诊断本例初步印象是:脑出血(右侧基底节);高血压病2级极高危险组。
(2)诊断依据是:
1)病史中生气时突然头痛、昏迷伴喷射性呕吐。有高血压病史。
2)查体见血压升高达2级水平,双眼向出血侧凝视,对侧上下肢瘫痪。
3)本例高血压病伴脑出血,所以高血压属极高危险组。
2.鉴别诊断
(1)脑栓塞起病也很急,但常有风湿性心脏病伴心房颤动或其他心脏病史,头颅CT有助鉴别。
(2)脑血栓起病稍缓,多于安静时发病,意识多清楚,头颅CT有助鉴别。
3.进一步检查根据初步诊断与鉴别诊断,为确诊应作:
(1)头颅CT扫描检查有助于病变定性和定位。
(2)脑脊液检查。
4.治疗原则
(1)一般治疗绝对卧床,保持生命体征平稳。
(2)对症治疗降颅压,降血压。
(3)情况许可时手术治疗。 -
第3题:
【病例摘要】
患者男性,30岁。
主诉:昏迷伴四肢抽搐1h。
病史:患者于1h前与家人争吵后,口服"敌敌畏"约250ml,家人发现时已神志不清,急来就诊,大小便失禁,出汗多。既往体健,无肝、肾、糖尿病史,无药物过敏史,个人史及家族史无特殊。
查体:T35.6℃,P60次/分,R15次/分,BP105/63mmHg。平卧位,神志不清,被动体位,压眶尚有反应,皮肤湿冷,肌肉颤动,巩膜无黄染,瞳孔针尖样大小,对光反射弱,口角流涎,肺叩诊呈清音,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,心律齐,无杂音,腹平软,肝脾未触及,下肢不肿。四肢肌肉强直性痉挛,Babinski征阳性。答案:解析:分析
1.诊断及诊断依据(8分)
(1)诊断:急性有机磷农药中毒。
(2)诊断依据
①有明确服药史,迅速神志不清,大小便失禁,出汗。
②查体发现肌颤,瞳孔呈针尖样,流涎,两肺哮鸣音和湿啰音,心率慢、四肢肌肉强直性痉挛,巴宾斯基征阳性等毒蕈碱样表现和烟碱样表现。
2.鉴别诊断(5分)
①全身性疾病致昏迷,如肝昏迷、尿毒症昏迷、糖尿病酮症酸中毒昏迷。
②其他急性中毒,如镇静催眠药中毒。
③脑血管病。
3.进一步检查(4分)
①血胆碱酯酶活力测定。
②血气分析。
③肝肾功能、血糖、血电解质检查。
4.治疗原则(3分)
①迅速清除体内毒物洗胃、导泻。
②特效解毒剂胆碱酯酶复活剂(碘解磷定),应用抗胆碱药(阿托品)。
③对症治疗包括维持正常心肺功能、保持呼吸道通畅,氧疗,必要时使用人工呼吸机等。 -
第4题:
病例摘要:患者,女性,30岁,工人,因昏迷2小时来诊。
患者2个多小时前因琐事与家人不和,自服1瓶小药水后,把药瓶扔掉。家人发现患者服后5分钟左右腹痛、恶心,并呕吐2次,呕吐物有明显的大蒜臭味,随后逐渐神志不清,呼之不应,同时患者有大小便失禁和多汗。
既往体健,无心、肝、肾、糖尿病史,无药物过敏史。月经史、个人史和家族史无特殊。
查体:T36℃,P64次/分,R30次/分,BP120/80mmHg。
平卧位,昏迷,压眶上有反应,皮肤湿冷,肌肉颤动,浅表淋巴结无肿大,巩膜无黄染,瞳孔呈针尖样大小,对光反射弱,口腔流涎。肺叩诊清音,两肺较多哮鸣音和散在湿啰音,心界叩诊不大,心率64次/分,律齐,无杂音。腹平软,肝脾肋下未触及,下肢不肿。
实验室检查:Hb120g/L,WBC6.8×10 /L,N70%,L30%,PLT184×10
/L,N70%,L30%,PLT184×10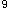 /L。答案:解析:分析步骤: 1.诊断及诊断依据本例初步印象是:急性有机磷农药中毒。其诊断依据是:
/L。答案:解析:分析步骤: 1.诊断及诊断依据本例初步印象是:急性有机磷农药中毒。其诊断依据是:
(1)病史中突然起病,呕吐物有明显大蒜臭味是该中毒的特点,患者有腹痛、恶心、呕吐、大小便失禁和多汗等中毒症状,并迅速神志不清。无其他引起昏迷的疾病史。
(2)查体发现肌颤,瞳孔明显缩小,流涎,两肺哮鸣音和湿啰音及心率慢等毒蕈碱样和烟碱样表现。
2.鉴别诊断
(1)全身性疾病引起的肝性昏迷、尿毒症昏迷、糖尿病酮症酸中毒昏迷应有相应疾病史和实验室检查异常。
(2)其他急性中毒如安眠药中毒和一氧化碳中毒等应有服用安眠药或吸入一氧化碳病史及相应的临床表现和实验室检查特点。
(3)脑血管病有高血压动脉硬化或风湿性心脏病史,有相应的神经系统体征。
3.进一步检查
(1)血清胆碱酯酶活力测定可见活力明显减低。
(2)血气分析可见低氧血症。
(3)肝肾功能、血糖、血电解质测定有助于
鉴别诊断。
4.治疗原则
(1)洗胃、导泻以清除体内毒物。
(2)特效解毒剂阿托品和解磷定的应用。
(3)对症支持治疗。 -
第5题:
患者、女性,35岁,因与家人不和,自服药水一小瓶约半小时被家人发现后急送医院,入院后呕吐一次,吐出物有大蒜味,大小便失禁。查体:T36.5℃,P60次/分,R30次/分,Bp110/80mmHg,平卧位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口角流涎,两肺听诊有湿罗音,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。 讨论: 1、有机磷农药中毒的救治方法是什么? 2、治疗有机磷农药中毒患者时如何判断已达到阿托品化?
正确答案: 1、(1)终止或减少有机磷农药侵入人体:①将中毒者尽快移离被有机磷农药污染的环境,脱掉沾有毒物的衣物,用清水或肥皂液彻底清洗毒物污染的皮肤、头发等;②经消化道中毒者用温水或2%碳酸氢钠溶液洗胃,溅入眼内的毒物也可用清水或2%碳酸氢钠溶液冲洗。
(2)促进毒物排泄:输液、利尿、导泻均有助排泄毒物。
(3)应用解读剂:选用胆碱酯酶复能剂与抗胆碱药联合救治。常用解磷定、氯磷定、阿托品、山莨菪碱。在应用抗胆碱药时,应注意个体差异,若达到毒覃碱样症状消失或颜面潮红,皮肤及口腔转为干燥,肺部啰音明显减少或消失,心率90~110次∕分,瞳孔扩大但对光反应存在,此时表明已达到或接近阿托品化,应逐渐减为维持量,既要防止阿托品类抗胆碱药不足引起病情波动,也要防止阿托品类药物过量或中毒。
(4)全身支持治疗:①加强护理,注意保暖,密切观察血压、脉搏、呼吸及意识变化;②对中毒病人应保持呼吸道通畅,防止发生吸入性肺炎或压疮等;③给予营养支持,维持水、电解质及酸碱平衡;④预防和治疗脑水肿,予以脱水剂;⑤早期和及时识别与纠正呼吸衰竭、循环衰竭、心力衰竭或肾功能衰竭,警惕和治疗多气管功能衰竭。
2、病人表现为:(1)瞳孔扩大且不再缩小。(2)口干,皮肤粘膜干燥。(3)颜面潮红。(4)心率增快,但≤120次∕分。(5)肺部啰音减少或小时。 -
第6题:
病历摘要:患者女性,42岁,工人,恶心、呕吐半小时而就诊。患者在一个流动摊贩处买了半斤卤猪头肉回家作为晚饭食用,饭后半个小时出现恶心、呕吐,伴全身皮肤黏膜青紫,尤以口唇和指甲为重,伴头痛、头晕、乏力、气短等,故来院就诊。既往体健,无药物过敏史,无慢性肺疾病、肝肾疾病、心脏病、高血压、糖尿病等病史。月经史、个人史和家族史无异常。查体:T36.5℃,P118次/分,R28次/分,BP90/60mmHg。全身皮肤黏膜青紫,尤以口唇和指甲为重,浅表淋巴结未及肿大,巩膜未见黄染,瞳孔等大等圆,对光反射灵敏,双肺叩清音,听诊呼吸音清,心律齐,心音低,腹平软,肝脾于肋下未触及。下肢未见水肿。实验室检查:取静脉血1ml,呈紫黑色,用1%氰化钾2滴加入血中后变为鲜红色。请根据上述内容判断诊断结果?
正确答案: 亚硝酸盐中毒 -
第7题:
患者,女性,41岁,3天前因与丈夫不和,自服敌敌畏300ml至神志不清,送当地县医院救治。既往体健,无肝、肾、糖尿病史,无药物过敏史,月经史、个人史及家族史无特殊。予洗胃、解毒药物以及对症支持治疗,逐渐有所好转。今晨神志转清,能进食流质,患者及家属认为病情好转,要求出院。突然患者神志不清,呼之不应 查体:T36.5℃,P60次/分,R30次/分,Bp110/80mmHg,平卧位,压眶上有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口腔流涎,肺叩清,两肺较多哮鸣音和散在湿罗音,心界不大,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。目前发生了什么情况?该如何处理?
正确答案:“反跳”
反跳的防治重点在于早期彻底清除毒物 阿托品早期适量应用,严防不足与过量 胆碱酯酶复能剂应用要尽早、适量 放在输液太快与量过大一旦出现反跳,重复给予上述治疗。 -
第8题:
病历摘要:患者女性,65岁,退休工人,突然发生意识不清3小时而就诊。2年前出现头痛、头晕、健忘等症状,血压150/95mmHg,服用降压药后自觉上述症状缓解,但未进行系统治疗。患者于3小时前因家庭琐事与家人进行争吵,情绪激动时突然出现剧烈头痛,继而很快昏迷,曾伴呕吐1次,呈喷射性,吐出胃内容物,无大小便失禁、抽搐和牙关紧闭等。 既往有高血压病史2年,未进行系统治疗,既往无类似病史。无冠心病、糖尿病、肝肾疾病等病史,无药物过敏史。无烟酒嗜好。家族史中父亲有高血压病史。 查体:T36℃,P80次/分,R20次/分,BP160/100mmHg。昏迷,双眼向右侧凝视,瞳孔等大等圆,对光反射灵敏。颈软无抵抗,肺(-),心界叩诊不大,心率80次/分,律齐,未闻及杂音,腹软,肝脾肋下未及。左侧上下肢瘫痪,左侧Babinski征(+)。 实验室检查:Hb124g/L,WBC6.8×109/L,N0.68,L0.32,PLT260×109/L。 请判断诊断结果?
正确答案: 脑出血(右侧基底节区);高血压病3期 -
第9题:
急性有机磷农药中毒:女性,35岁,昏迷1小时患者1个小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现后5分钟病人腹痛、恶心,并呕吐一次,吐出物有大蒜味,逐渐神志不清,急送来诊,病后大小便失禁,出汗多。既往体健,无肝、肾、糖尿病史,无药物过敏史,月经史、个人史及家族史无特殊。查体:T36.5℃,P60次/分,R30次/分,Bp110/80mmHg,平卧位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口腔流涎,肺叩清,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。化验:血Hb125g/L,WBC7.4×109/L,N68%,L30%,M2%,plt156×109k/L
正确答案: 一、诊断及诊断依据(8分)
(一)诊断急性有机磷农药中毒
(二)诊断依据1.呕吐物有大蒜味是有机磷农药中毒的特点,临床表现腹痛、恶心、呕吐、大汗等,并迅速神志不清2.查体发现肌颤,瞳孔呈针尖样,流涎,两肺哮鸣音和湿啰音,心率慢等毒蕈碱样表现和烟碱样表现3.无其他引起昏迷的疾病史
二、鉴别诊断(5分)1.全身性疾病致昏迷:肝昏迷,尿毒症昏迷,糖尿病酮症酸中毒昏迷2.其他急性中毒:安眠药等中毒3.脑血管病
三、进一步检查(4分)1.血胆碱酯酶活力测定2.血气分析3.肝肾功能、血糖、血电解质
四、治疗原则(3分)1.迅速清除体内毒物:洗胃、导泻2.特效解毒剂胆碱酯酶复活剂:解磷定应用等;抗胆碱药:阿托品的应用3.对症治疗:包括维持正常心肺功能、保持呼吸道通畅,氧疗、必要时人工呼吸机等 -
第10题:
问答题男性,55岁,被发现意识不清2小时。患者2小时前在果园被家人发现神志恍惚,伴呕吐,呕吐物为胃内容物,含有果渣,有淡淡大蒜味,全身大汗。逐渐出现神志不清。送往医院过程中出现大小便失禁。果园内刚刚洒过农药。既往健康。无药物过敏史。家族史无特殊。查体:T36.5℃,P52次/分,R30次/分,BP120/80mmHg。浅昏迷。皮肤潮湿,流涎,可见全身肌肉颤动。巩膜无黄染,双侧瞳孔2mm,对光反射迟钝。颈部无抵抗,双肺叩诊呈清音,听诊可闻及散在湿性啰音。心界不大,心率52次/分,律齐,各瓣膜听诊区未闻及杂音。腹部平软,肝脾肋下未触及。双下肢无水肿。病理反射未引出。实验室检查:血常规:Hb140g/L,WBC7.5×109/L,N0.69,10.28,M0.03,Plt150×109/L。要求:根据以上病历摘要,请写出初步诊断、诊断依据(如有两个以上诊断,应分别写出各自诊断依据,未分别写出扣分)、鉴别诊断、进一步检查与治疗原则上。正确答案: 1.初步诊断
急性有机磷杀虫药中毒。
2.诊断依据
①中年男性,既往体健,突发意识障碍。农药接触史,呕吐物有大蒜味。
②皮肤潮湿,流涎,呕吐,大小便失禁,双肺可闻及湿性啰音,心率减慢,双侧瞳孔缩小。
③全身肌肉颤动。
3.鉴别诊断
①其它急性中毒(如其他农药、镇静剂中毒等)。
②急性中枢神经系统疾病(如急性脑血管疾病、脑炎)。
③全身性疾病所致昏迷(如肝性脑病、尿毒症、糖尿病酮酸中毒、低血糖)。
4.进一步检查
①全血胆碱酯酶活性测定;
②肝、肾功能,血氨,血糖,血电解质检查,动脉血气分析。
③血、排泄物及呕吐物毒物鉴定;
④心电图,胸部X线片,必要时头颅CT。
5.治疗原则
①清洗皮肤更换干净衣服,保护气道后反复洗胃,导泻,迅速清除毒物。
②应用抗胆碱药阿托品。
③应用胆碱酯酶复活药氯解磷定或碘解磷定或双复磷。
④保持呼吸道通畅,氧疗,必要时机械通气。解析: 暂无解析 -
第11题:
问答题患者男性,30岁 。主诉:昏迷伴四肢抽搐1h 。病史:患者于1h前与家人争吵后,口服"敌敌畏"约250ml,家人发现时已神志不清,急来就诊,大小便失禁,出汗多 。既往体健,无肝、肾、糖尿病史,无药物过敏史,个人史及家族史无特殊 。查体:T 35 .6℃,P 60次/分,R 15次/分,BP 105/63mmHg 。平卧位,神志不清,被动体位,压眶尚有反应,皮肤湿冷,肌肉颤动,巩膜无黄染,瞳孔针尖样大小,对光反射弱,口角流涎,肺叩诊呈清音,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,心律齐,无杂音,腹平软,肝脾未触及,下肢不肿 。四肢肌肉强直性痉挛,Babinski征阳性 。正确答案:解析: -
第12题:
问答题病历摘要:患者女性,35岁,工人,因昏迷1小时而就诊 。 患者1个小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现患者服药后 5分钟左右出现腹痛、恶心,伴呕吐一次,呕吐物有明显的大蒜臭味,随后逐渐神志不清,呼之不应,急送来诊,同时有大小便失禁,出汗多 。 既往体健,无心脏病,高血压,肝肾疾病,糖尿病史,无药物过敏史,月经史,个人史及家族史无异常 。 查体:T 36 .5℃,P 60次/分,R 30次/分,BP 110/80mmHg 。被动体位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,浅表淋巴结未及肿大,巩膜未见黄染,瞳孔呈针尖样大小,对光反射弱,口腔流涎,肺叩诊清音,两肺较多哮鸣音和散在湿啰音,叩诊心界不大,心率60次/分,律齐,未闻及杂音 。腹平软,肝脾于肋下未触及,下肢未见肿 。 实验室检查:血常规:Hb 125g/L,WBC 7 .4×10 /L,N 0 .68,L 0 .30,M 0 .02,PLT 156×10 /L 。正确答案:解析: -
第13题:
有机磷中毒
案例:
病例摘要:患者,女性,30岁,工人,因昏迷2小时来诊。
患者2个多小时前因琐事与家人不和,自服1瓶小药水后,把药瓶扔掉。家人发现患者服后5分钟左右腹痛、恶心,并呕吐2次,呕吐物有明显的大蒜臭味,随后逐渐神志不清,呼之不应,同时患者有大小便失禁和多汗。
既往体健,无心、肝、肾、糖尿病史,无药物过敏史。月经史、个人史和家族史无特殊。
查体:T 36℃,P 64次/分,R 30次/分,BP 120/80mmHg。
平卧位,昏迷,压眶上有反应,皮肤湿冷,肌肉颤动,浅表淋巴结无肿大,巩膜无黄染,瞳孔呈针尖样大小,对光反射弱,口腔流涎。肺叩诊清音,两肺较多哮鸣音和散在湿啰音,心界叩诊不大,心率64次/分,律齐,无杂音。腹平软,肝脾肋下未触及,下肢不肿。
实验室检查:Hb 120g/L,WBC 6.8×10 /L,N 70%,L 30%,PLT 184×10
/L,N 70%,L 30%,PLT 184×10 /L。答案:解析:分析步骤:
/L。答案:解析:分析步骤:
1.诊断及诊断依据本例初步印象是:急性有机磷农药中毒。其诊断依据是:
(1)病史中突然起病,呕吐物有明显大蒜臭味是该中毒的特点,患者有腹痛、恶心、呕吐、大小便失禁和多汗等中毒症状,并迅速神志不清。无其他引起昏迷的疾病史。
(2)查体发现肌颤,瞳孔明显缩小,流涎,两肺哮鸣音和湿啰音及心率慢等毒蕈碱样和烟碱样表现。
2.鉴别诊断
(1)全身性疾病引起的肝性昏迷、尿毒症昏迷、糖尿病酮症酸中毒昏迷 应有相应疾病史和实验室检查异常。
(2)其他急性中毒如安眠药中毒和一氧化碳中毒等 应有服用安眠药或吸入一氧化碳病史及相应的临床表现和实验室检查特点。
(3)脑血管病 有高血压动脉硬化或风湿性心脏病史,有相应的神经系统体征。
3.进一步检查
(1)血清胆碱酯酶活力测定 可见活力明显减低。
(2)血气分析 可见低氧血症。
(3)肝肾功能、血糖、血电解质测定 有助于鉴别诊断。
4.治疗原则
(1)洗胃、导泻以清除体内毒物。
(2)特效解毒剂 阿托品和解磷定的应用。
(3)对症支持治疗。 -
第14题:
患者,女,35岁,昏迷1小时。患者1小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现后5分钟病人出现腹痛、恶心,并呕吐一次,吐出物有大蒜味,逐渐神志不清,急送来诊。患者自病后大小便失禁,出汗多。既往体健,无肝、肾、糖尿病史,无药物过敏史,月经史、个人史及家族史无特殊。 查体:T36.5℃,P60次/分,R30次/分,BP110/80mmHg,平卧位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口腔流涎,肺叩清,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。 化验:血Hb125g/L,WBC7.4×10/L,N68%,L30%,M2%,PLT156×10/L。 【分析】 1.诊断及诊断依据。 2.鉴别诊断。 3.进一步检查。 4.治疗原则。答案:解析:1.诊断:急性有机磷农药中毒。诊断依据:(1)呕吐物有大蒜味是有机磷农药中毒的特点,临床表现为腹痛.恶心、呕吐、大汗等。并迅速神志不清。(2)查体发现肌颤,瞳孔呈针尖样,流涎,两肺哮鸣音和湿啰音,心率慢等毒蕈碱样表现和烟碱样表现。(3)无其他引起昏迷的疾病史。 2.鉴别诊断。(1)全身性疾病致昏迷,肝昏迷,尿毒症昏迷,糖尿病酮症酸中毒昏迷。(2)其他的急性中毒;安眠药等中毒。(3)脑血管病。 3.进一步检查:(1)血胆碱酯酶活力测定。(2)血气分析。(3)肝肾功能,血糖,无电解质。 4.治疗原则。(1)迅速清除体内毒物:洗胃、导泻。(2)特效解毒剂:胆碱酯酶复活剂解磷定的应用等;抗胆碱药阿托品的应用。(3)对症治疗:包括维持正常心、肺功能,保持呼吸道通畅,氧疗,必要时给予人工呼吸机等。 -
第15题:
病史摘要:女性,35岁,昏迷1小时。
患者1个小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现后5分钟病人腹痛、恶心,并呕吐一次,吐出物有大蒜味,逐渐神志不清,急送来诊。病后大小便失禁,出汗多。既往体健,无肝、肾、糖尿病史,无药物过敏史,月经史、个人史及家族史无特殊。
查体:T36.5℃,P60次/分,R30次/分,Bp110/80mmHg,平卧位,神志不清,呼之不应,压眶有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口腔流涎,肺叩清,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。
化验:血Hb125g/L,WBC7.4×10 /L,N68%,L30%,M2%,Plt156×10
/L,N68%,L30%,M2%,Plt156×10 /L。答案:解析:分析参考:(共22分)
/L。答案:解析:分析参考:(共22分)
1.诊断及诊断依据(8分)
(1)诊断:急性有机磷农药中毒。
(2)诊断依据
①呕吐物有大蒜味是有机磷农药中毒的特点,临床表现腹痛、恶心、呕吐、大汗等,并迅速神志不清。
②查体发现肌颤,瞳孔呈针尖样,流涎,两肺哮鸣音和湿啰音,心率慢等毒蕈碱样表现和烟碱样表现。
③无其他引起昏迷的疾病史。
2.鉴别诊断(6分)
(1)全身性疾病致昏迷:肝昏迷,尿毒症昏迷,糖尿病酮症酸中毒昏迷。
(2)其他急性中毒:安眠药等中毒。
(3)脑血管病。
3.进一步检查(4分)
(1)血胆碱酯酶活力测定。
(2)血气分析。
(3)肝肾功能、血糖、血电解质。
4.治疗原则(4分)
(1)迅速清除体内毒物:洗胃、导泻。
(2)特效解毒剂:胆碱酯酶复活剂:解磷定等;抗胆碱药:阿托品。
(3)对症治疗:包括维持正常心肺功能,保持呼吸道通畅,氧疗,必要时人工呼吸机等。 -
第16题:
病历摘要男性,29岁。会餐后上腹痛伴呕吐1天。患者1天前会餐、饮酒后出现持续上腹隐痛,阵发性加剧,疼痛无放射,伴恶心、呕吐,呕吐物为胃内容物,呕吐后腹痛好转。排成形便一次,色黄。无发热。未服药。既往史:体健。无肝胆疾病史。无药物过敏史。查体:T36.8℃,P76次/分,R18次/分,BP116/68mmHg,神清合作,自动体位。无贫血貌,巩膜无黄染。心、肺无异常。腹平软,剑突下轻度压痛,无反跳痛,未触及包块,肝脾肋下未触及,肠鸣音5次/分。实验室检查:血WBC10.1×109/L,血淀粉酶65U/L,尿淀粉酶230U/L。要求:根据以上病历摘要,请写出初步诊断及诊断依据、鉴别诊断、进一步检查与治疗原则。
正确答案: 初步诊断及诊断依据
初步诊断:急性胃炎
诊断依据:1.青年患者,急性病程。2.既往健康,饮酒后出现上腹痛,阵发性加剧,伴恶心、呕吐胃内容物,呕吐后腹痛减轻。3.查体:巩膜无黄染,腹软,剑突下轻度压痛,无反跳痛。肠鸣音正常。4.实验室检查:血白细胞计数正常,血、尿淀粉酶均正常。
鉴别诊断:1.急性胆囊炎2.急性胰腺炎3.急性阑尾炎
进一步检查:1.胃镜。2.腹部B超。
治疗原则:1.避免饮酒及刺激性食物,严重者禁食。2.应用胃黏膜保护药和抑制胃酸分泌的药物。3.酌情予解痉止痛药物 -
第17题:
病例摘要:女性,65岁,退休工人,因与家人生气时突然昏迷4小时来诊。 患者于4个多小时前因家庭琐事与家人争吵,正生气时突然剧烈头痛,继之很快昏迷不省人事,曾吐过一次,呈喷射性,吐出食物,无大小便失禁、抽搐和咬破舌头等。 既往有高血压病史10余年,未进行系统治疗,既往无类似病史,无心、脑、肝和肾疾病及糖尿病史,无药物过敏史。无烟酒嗜好,家族史中父亲因高血压病死亡。 查体:T36℃,P80次/分,R20次/分,BP165/100mmHg。 昏迷,双眼向右侧凝视,瞳孔等大正圆,对光反射灵敏。颈软无抵抗,肺(-),心界叩诊不大,心率80次/分,律齐,未闻及杂音,腹(-)。左侧上下肢瘫痪,左侧Babinski征(+)。 实验室检查:Hb124g/L,WBC6.8×109/L,N68%,L32%,PLT240×109/L。 请简述诊断结果及诊断依据?
正确答案: 诊断及诊断依据
(1)诊断本例初步印象是:脑出血(右侧基底节);高血压病2级极高危险组。
(2)诊断依据是:
1)病史中生气时突然头痛、昏迷伴喷射性呕吐。有高血压病史。
2)查体见血压升高达2级水平,双眼向出血侧凝视,对侧上下肢瘫痪。
3)本例高血压病伴脑出血,所以高血压属极高危险组。 -
第18题:
女性,65岁,退休工人,因与家人生气时突然昏迷4小时就诊。 患者于4个小时前因家庭琐事与家人争吵,正生气时突然剧烈头痛,继之很快昏迷不省人事,曾吐过1次,呈喷射性,吐出食物,无大小便失禁、抽搐和咬破舌头等。既往有高血压病史2余年,未进行系统治疗,既往无类似病史,无心、脑、肝肾疾病及糖尿病史,无药物过敏史。无烟酒嗜好,家族史中父亲因高血压病死亡。查体:T36℃,P80次/分,R20次/分,BP165/100mmHg。 昏迷,双眼向右侧凝视,瞳孔等大正圆,对光反射灵敏。颈软无抵抗,心界叩诊不大,心率80次/分,律齐,未闻及杂音,腹(-)。左侧上下肢瘫痪,左侧巴氏征(+)。 实验室检查:Hb124g/L,WBC6.8*109/L,N68%,L32%,PLT240*109/L。 问题:请作出初步诊断,并简要说明诊断依据。
正确答案: 1)据题所给信息,初步诊断为:脑卒中(右侧基底节);高血压3期。
2)诊断依据包括:
①有高血压家族史,有高血压病史2年。
②患者因生气时突然剧烈头痛,继而很快昏迷,伴喷射性呕吐。
③本次查体,血压升高达2级水平,双眼向出血侧凝视,对侧上下肢瘫痪,对侧巴氏征阳性。
④本患者高血压伴发脑血管意外,所以属于高血压病3期。 -
第19题:
病例摘要:女性,65岁,退休工人,因与家人生气时突然昏迷4小时来诊。 患者于4个多小时前因家庭琐事与家人争吵,正生气时突然剧烈头痛,继之很快昏迷不省人事,曾吐过一次,呈喷射性,吐出食物,无大小便失禁、抽搐和咬破舌头等。 既往有高血压病史10余年,未进行系统治疗,既往无类似病史,无心、脑、肝和肾疾病及糖尿病史,无药物过敏史。无烟酒嗜好,家族史中父亲因高血压病死亡。 查体:T36℃,P80次/分,R20次/分,BP165/100mmHg。 昏迷,双眼向右侧凝视,瞳孔等大正圆,对光反射灵敏。颈软无抵抗,肺(-),心界叩诊不大,心率80次/分,律齐,未闻及杂音,腹(-)。左侧上下肢瘫痪,左侧Babinski征(+)。 实验室检查:Hb124g/L,WBC6.8×109/L,N68%,L32%,PLT240×109/L。 请简述其进一步诊断结果分析?
正确答案:进一步检查根据初步诊断与鉴别诊断,为确诊应作:
(1)头颅CT扫描检查有助于病变定性和定位。
(2)脑脊液检查。 -
第20题:
患者男性,30岁。主诉:昏迷伴四肢抽搐1h。病史:患者于1h前与家人争吵后,口服"敌敌畏"约250ml,家人发现时已神志不清,急来就诊,大小便失禁,出汗多。既往体健,无肝、肾、糖尿病史,无药物过敏史,个人史及家族史无特殊。查体:T35.6℃,P60次/分,R15次/分,BP105/63mmHg。平卧位,神志不清,被动体位,压眶尚有反应,皮肤湿冷,肌肉颤动,巩膜无黄染,瞳孔针尖样大小,对光反射弱,口角流涎,肺叩诊呈清音,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,心律齐,无杂音,腹平软,肝脾未触及,下肢不肿。四肢肌肉强直性痉挛,Babinski征阳性。要求:根据以上病历摘要,请写出初步诊断及诊断依据、鉴别诊断、进一步检查与治疗原则。
正确答案: 1.诊断及诊断依据(8分)(1)诊断:急性有机磷农药中毒。(2)诊断依据①有明确服药史,迅速神志不清,大小便失禁,出汗。②查体发现肌颤,瞳孔呈针尖样,流涎,两肺哮鸣音和湿啰音,心率慢、四肢肌肉强直性痉挛,巴宾斯基征阳性等毒蕈碱样表现和烟碱样表现。
2.鉴别诊断(5分)①全身性疾病致昏迷,如肝昏迷、尿毒症昏迷、糖尿病酮症酸中毒昏迷。②其他急性中毒,如镇静催眠药中毒。③脑血管病。
3.进一步检查(4分)①血胆碱酯酶活力测定。②血气分析。③肝肾功能、血糖、血电解质检查。
4.治疗原则(3分)①迅速清除体内毒物洗胃、导泻。②特效解毒剂胆碱酯酶复活剂(碘解磷定),应用抗胆碱药(阿托品)。③对症治疗包括维持正常心肺功能、保持呼吸道通畅,氧疗,必要时使用人工呼吸机等。 -
第21题:
患者,女性,41岁,3天前因与丈夫不和,自服敌敌畏300ml至神志不清,送当地县医院救治。既往体健,无肝、肾、糖尿病史,无药物过敏史,月经史、个人史及家族史无特殊。予洗胃、解毒药物以及对症支持治疗,逐渐有所好转。今晨神志转清,能进食流质,患者及家属认为病情好转,要求出院。突然患者神志不清,呼之不应 查体:T36.5℃,P60次/分,R30次/分,Bp110/80mmHg,平卧位,压眶上有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口腔流涎,肺叩清,两肺较多哮鸣音和散在湿罗音,心界不大,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。该患者属于什么中毒?其特效解毒剂是什么?
正确答案:有机磷农药中毒,阿托品。 -
第22题:
问答题急性有机磷农药中毒:女性,35岁,昏迷1小时患者1个小时前因与家人不和,自服药水1小瓶,把药瓶打碎扔掉,家人发现后5分钟病人腹痛、恶心,并呕吐一次,吐出物有大蒜味,逐渐神志不清,急送来诊,病后大小便失禁,出汗多。既往体健,无肝、肾、糖尿病史,无药物过敏史,月经史、个人史及家族史无特殊。查体:T36.5℃,P60次/分,R30次/分,Bp110/80mmHg,平卧位,神志不清,呼之不应,压眶上有反应,皮肤湿冷,肌肉颤动,巩膜不黄,瞳孔针尖样,对光反射弱,口腔流涎,肺叩清,两肺较多哮鸣音和散在湿啰音,心界不大,心率60次/分,律齐,无杂音,腹平软,肝脾未触及,下肢不肿。化验:血Hb125g/L,WBC7.4×109/L,N68%,L30%,M2%,plt156×109k/L正确答案: 一、诊断及诊断依据(8分)
(一)诊断急性有机磷农药中毒
(二)诊断依据1.呕吐物有大蒜味是有机磷农药中毒的特点,临床表现腹痛、恶心、呕吐、大汗等,并迅速神志不清2.查体发现肌颤,瞳孔呈针尖样,流涎,两肺哮鸣音和湿啰音,心率慢等毒蕈碱样表现和烟碱样表现3.无其他引起昏迷的疾病史
二、鉴别诊断(5分)1.全身性疾病致昏迷:肝昏迷,尿毒症昏迷,糖尿病酮症酸中毒昏迷2.其他急性中毒:安眠药等中毒3.脑血管病
三、进一步检查(4分)1.血胆碱酯酶活力测定2.血气分析3.肝肾功能、血糖、血电解质
四、治疗原则(3分)1.迅速清除体内毒物:洗胃、导泻2.特效解毒剂胆碱酯酶复活剂:解磷定应用等;抗胆碱药:阿托品的应用3.对症治疗:包括维持正常心肺功能、保持呼吸道通畅,氧疗、必要时人工呼吸机等解析: 暂无解析 -
第23题:
问答题病历摘要:患者女性,42岁,工人,恶心、呕吐半小时而就诊 。患者在一个流动摊贩处买了半斤卤猪头肉回家作为晚饭食用,饭后半个小时出现恶心、呕吐,伴全身皮肤黏膜青紫,尤以口唇和指甲为重,伴头痛、头晕、乏力、气短等,故来院就诊 。既往体健,无药物过敏史,无慢性肺疾病、肝肾疾病、心脏病、高血压、糖尿病等病史 。月经史、个人史和家族史无异常 。查体:T36 .5℃,P118次/分,R28次/分,BP90/60mmHg 。全身皮肤黏膜青紫,尤以口唇和指甲为重,浅表淋巴结未及肿大,巩膜未见黄染,瞳孔等大等圆,对光反射灵敏,双肺叩清音,听诊呼吸音清,心律齐,心音低,腹平软,肝脾于肋下未触及 。下肢未见水肿 。实验室检查:取静脉血1ml,呈紫黑色,用1%氰化钾2滴加入血中后变为鲜红色 。正确答案:解析:
