【病例摘要】患者,男,63岁。患者有慢性支气管炎、肺气肿20年,近5年,每年冬季复发,每次发作时喘促气急,端坐呼吸,不能平卧,3天前,喘逆不止,端坐呼吸,不能平卧,张口抬肩,大汗出,烦躁,心慌悸动,肢冷。查体:T 35. 8℃,P 120次/分,R 35次/分,BP 88/50mmHg。神志清楚,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿,舌
题目
【病例摘要】患者,男,63岁。患者有慢性支气管炎、肺气肿20年,近5年,每年冬季复发,每次发作时喘促气急,端坐呼吸,不能平卧,3天前,喘逆不止,端坐呼吸,不能平卧,张口抬肩,大汗出,烦躁,心慌悸动,肢冷。查体:T 35. 8℃,P 120次/分,R 35次/分,BP 88/50mmHg。神志清楚,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿,舌淡暗,脉浮。辅助检查:心电图示窦性心动过速,肺型P波。【答题要求】根据上述病例摘要,完成书面辨证论治。
相似考题
参考答案和解析
参考答案: 一、西医诊断依据(1)喘逆不止,呼吸困难3天。(2)P 120次/分,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿。(3)心电图:窦性心动过速,肺型P波。二、中医辨证依据与病因病机分析1.中医辨证依据 肺气虚弱,肾不纳气,故喘逆不止、端坐呼吸、不能平卧、张口抬肩;肾虚不能蒸化水液则水饮内停、双下肢水肿;水气凌心则心慌悸动、烦躁不安;心肾阳气欲脱则肢冷;舌淡暗、脉浮均为心肾阳气欲脱之象。2.病因病机分析 肺失宣降,肺气上逆,或气无所主,肾失摄纳。三、入院诊断1.西医诊断 ①慢性支气管炎;②肺源性心脏病。2.中医疾病诊断 喘证。3.中医辨证诊断 正虚喘脱。四、中医治疗1.中医治法 扶阳固脱,镇慑肾气。2.所选方剂名称 参附汤送服黑锡丹合蛤蚧粉加减。3.药物组成、剂量及煎服法 人参6g、附子6g、黄芪20g、炙甘草1Og、山茱萸1Og、冬虫夏草6g、五味子1Og、蛤蚧1g、生龙骨30g、生牡蛎30g;3剂,水煎服,日一剂,分两次服用。五、西医治疗原则与方法1.控制感染 青霉素类、喹诺酮类等。2.氧疗。3.控制心衰 可适当选用利尿药、正性肌力药或血管扩张药。4.控制心律失常 一般经过抗感染、吸氧后可消失。5.抗凝治疗 应用普通肝素或低分子肝素防止肺微小动脉原位血栓形成。6.加强护理工作 心肺功能的监测,翻身、拍背,改善通气。
更多“【病例摘要】患者,男,63岁。患者有慢性支气管炎、肺气肿20年,近5年,每年冬季复发,每次发作时喘促气急 ”相关问题
-
第1题:
【病例摘要】
患者,男,63岁。
患者有慢性支气管炎、肺气肿20年,近5年,每年冬季复发,每次发作时喘促气急,端坐呼吸,不能平卧,3天前,喘逆不止,端坐呼吸,不能平卧,张口抬肩,大汗出,烦躁,心慌悸动,肢冷。
查体:T35.8℃,P120次/分,R35次/分,BP88/50mmHg。神志清楚,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿,舌淡暗,脉浮。
辅助检查:心电图示窦性心动过速,肺型P波。
【答题要求】
(1)根据上述病例摘要,完成书面辨证论治。
(2)请与冠心病等相鉴别。答案:解析:
一、西医诊断依据
(1)喘逆不止,呼吸困难3天。
(2)P120次/分,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿。
(3)心电图:窦性心动过速,肺型P波。
二、西医鉴别诊断
冠心病有典型的心绞痛、心肌梗死病史或心电图表现,若有左心衰发作史、原发性高血压、高血脂症、糖尿病史则更有助于鉴别。体检、X线、心电图、超声心动图检查呈左心室肥厚为主的征象,以此鉴别,慢性肺心病应详细询问病史,并结合体格检查和有关的心肺功能检查加以鉴别。
三、中医辨证依据与病因病机分析
1.中医辨证依据 肺气虚弱,肾不纳气,故喘逆不止、端坐呼吸、不能平卧、张口抬肩;肾虚不能蒸化水液则水饮内停、双下肢水肿;水气凌心则心慌悸动、烦躁不安;心肾阳气欲脱则肢冷;舌淡暗、脉浮均为心肾阳气欲脱之象。
2.病因病机分析 肺失宣降,肺气上逆,或气无所主,肾失摄纳。
四、入院诊断
1.西医诊断 ①慢性支气管炎;②肺源性心脏病。
2.中医疾病诊断 喘证。
3.中医辨证诊断 正虚喘脱。
五、中医治疗
1.中医治法 扶阳固脱,镇摄肾气。
2.所选方剂名称 参附汤送服黑锡丹合蛤蚧粉加减。
3.药物组成、剂量及煎服法 人参6g、附子6g、黄芪20g、炙甘草10g、山茱萸10g、冬虫夏草6g、五味子10g、蛤蚧1g、生龙骨30g、生牡蛎30g;3剂,水煎服,日一剂,分两次服用。
六、西医治疗原则与方法
1.控制感染 青霉素类、喹诺酮类等。
2.氧疗。
3.控制心衰 可适当选用利尿药、正性肌力药或血管扩张药。
4.控制心律失常 一般经过抗感染、吸氧后可消失。
5.抗凝治疗 应用普通肝素或低分子肝素防止肺微小动脉原位血栓形成。
6.加强护理工作 心肺功能的监测,翻身、拍背,改善通气。 -
第2题:
患者,男,63岁。
患者有慢性支气管炎、肺气肿20年,近5年,每年冬季复发,每次发作时喘促气急,端坐呼吸,不能平卧,3天前,喘逆不止,端坐呼吸,不能平卧,张口抬肩,大汗出,烦躁,心慌悸动,肢冷。
查体:T35.8℃,P120次/分,R35次/分,BP88/50mmHg。神志清楚,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿,舌淡暗,脉浮。
辅助检查:心电图示窦性心动过速,肺型P波。
【答题要求】
(1)根据上述病例摘要,完成书面辨证论治。
(2)请与冠心病等相鉴别。答案:解析:
一、西医诊断依据
(1)喘逆不止,呼吸困难3天。
(2)P120次/分,面青唇紫,强迫体位,急性病容,端坐呼吸,呼气延长,鼻煽,四肢湿冷,颈静脉怒张,桶状胸,双肺叩诊过清音,可闻及干湿性啰音,心律齐,肝颈静脉回流征(+),肝大肋下一指,腹部叩诊鼓音,无移动性浊音,双下肢指凹性水肿。
(3)心电图:窦性心动过速,肺型P波。
二、西医鉴别诊断
冠心病有典型的心绞痛、心肌梗死病史或心电图表现,若有左心衰发作史、原发性高血压、高血脂症、糖尿病史则更有助于鉴别。体检、X线、心电图、超声心动图检查呈左心室肥厚为主的征象,以此鉴别,慢性肺心病应详细询问病史,并结合体格检查和有关的心肺功能检查加以鉴别。
三、中医辨证依据与病因病机分析
1.中医辨证依据 肺气虚弱,肾不纳气,故喘逆不止、端坐呼吸、不能平卧、张口抬肩;肾虚不能蒸化水液则水饮内停、双下肢水肿;水气凌心则心慌悸动、烦躁不安;心肾阳气欲脱则肢冷;舌淡暗、脉浮均为心肾阳气欲脱之象。
2.病因病机分析 肺失宣降,肺气上逆,或气无所主,肾失摄纳。
四、入院诊断
1.西医诊断 ①慢性支气管炎;②肺源性心脏病。
2.中医疾病诊断 喘证。
3.中医辨证诊断 正虚喘脱。
五、中医治疗
1.中医治法 扶阳固脱,镇摄肾气。
2.所选方剂名称 参附汤送服黑锡丹合蛤蚧粉加减。
3.药物组成、剂量及煎服法 人参6g、附子6g、黄芪20g、炙甘草10g、山茱萸10g、冬虫夏草6g、五味子10g、蛤蚧1g、生龙骨30g、生牡蛎30g;3剂,水煎服,日一剂,分两次服用。
六、西医治疗原则与方法
1.控制感染 青霉素类、喹诺酮类等。
2.氧疗。
3.控制心衰 可适当选用利尿药、正性肌力药或血管扩张药。
4.控制心律失常 一般经过抗感染、吸氧后可消失。
5.抗凝治疗 应用普通肝素或低分子肝素防止肺微小动脉原位血栓形成。
6.加强护理工作 心肺功能的监测,翻身、拍背,改善通气。 -
第3题:
患者,男,30岁,因反复发作呼吸困难,咳嗽、胸闷入院。每年春季发作,持续3年,查体:双肺满布哮鸣音,HR 80 7欠/分,律齐,无杂音。
该患者诊断首先考虑A.慢性支气管炎
B.阻塞性肺气肿
C.慢性支气管炎合并肺气肿
D.支气管哮喘
E.心源性哮喘答案:D解析: -
第4题:
【病例摘要】
患者,男,71岁。
患者有慢性支气管炎25年,呼吸喘促10年,平时易感冒,每遇感冒则喘促加重,近1周喘促气急,喉中有哮鸣音,气短,不能平卧,咳痰黏稠,头晕耳鸣,心悸心烦,腰酸腿软,口干。
查体:T36.5℃,P102次/分,R26次/分,BP136/76mmHg。精神欠佳,形体消瘦,口唇发绀,桶状胸,叩诊呈过清音,双肺呼吸音粗,满布哮鸣音,双肺底可闻及散在小水泡音,舌嫩红,少苔,脉细数。
辅助检查:WBC11.5×10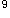 /L,N0.85,L.15。胸部X线片示炎性浸润性阴影;心电图示窦性心动过速。
/L,N0.85,L.15。胸部X线片示炎性浸润性阴影;心电图示窦性心动过速。
【答题要求】
(1)根据上述病例摘要,完成书面辨证论治。
(2)请与支气管哮喘相鉴别。答案:解析:
一、西医诊断依据
(1)呼吸喘促10年,加重伴喉中有哮鸣音1周。
(2)精神欠佳,形体消瘦,口唇发绀,桶状胸,叩诊呈过清音,双肺呼吸音粗,满布哮鸣音,双肺底可闻及散在小水泡音。
(3)WBC11.5×10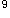 /L,N0.85,L0.15。胸部X线片示炎性浸润性阴影;心电图示窦性心动过速。
/L,N0.85,L0.15。胸部X线片示炎性浸润性阴影;心电图示窦性心动过速。
二、西医鉴别诊断
本病气喘发作与缓解均较缓慢,不如支气管哮喘发作的突然与缓解的迅速,本病常有呼吸道感染症状,发作时肺部除干啰音外,湿啰音也相当明显,本病痰往往呈脓性,镜检有大量中性粒细胞;支气管解痉药疗效不及支气管哮喘的良好。
三、中医辨证依据与病因病机分析
1.中医辨证依据 患者肺气虚弱,日久及肾,故喘促气急、气短、不能平卧;肺肾气阴,灼精为痰,则咳痰黏稠;痰阻气道则喉中有哮鸣音;肾虚则头晕耳鸣,神府失养则腰酸腿软,阴虚内热扰心则心悸心烦;舌嫩红、少苔、脉细数均为肺肾气阴两虚之象。
2.病因病机分析 肺肾气阴两虚,肺失宣降,肾纳失常。
四、入院诊断
1.西医诊断 喘息性支气管炎。
2.中医疾病诊断 哮病。
3.中医辨证诊断 肺肾两虚。
五、中医治疗
1.中医治法 补肺益肾。
2.所选方剂名称 生脉地黄汤合金水六君煎加减。
3.药物组成、剂量及煎服法 人参5g、麦冬15g、五味子15g、熟地12g、山茱萸6g、胡桃肉6g、茯苓12g、甘草6g、陈皮10g、半夏12g;3剂,水煎服,日一剂,分两次服用。
六、西医治疗原则与方法
1.一般治疗 休息、保暖、多饮水,补充足够的热量。
2.抗菌药物治疗 大环内酯类、青霉素类等。
3.祛痰止咳 必咳平等。
4.解痉平喘 氨茶碱、喘定等。 -
第5题:
患者女性。19岁。反复发作呼吸困难、胸闷、咳嗽2年,每年秋、冬季发作,可自行缓解,此次已发作半天症状仍继续加重而来就诊。体检:双肺满布哮鸣音,心率90次/分,律齐,无杂音。该患者的诊断应首先考虑为
A.慢性支气管炎
B.阻塞性肺气肿
C.慢性支气管炎并肺气肿
D.支气管哮喘
E.心源性哮喘答案:D解析:1.支气管哮喘的诊断标准(1)反复发作性喘息、气急、胸闷或咳嗽,多与接触变应原、冷空气、物理、化学性刺激、病毒性上呼吸道感染、运动等有关。(2)发作时在双肺可闻及散在或弥漫性,以呼气相为主的哮鸣音,呼气相延长。(3)上述症状可经治疗缓解或自行缓解。(4)除外其他疾病所引起的喘息、气急、胸闷和咳嗽。(5)临床表现不典型者(如无明显喘息或体征)应有下列三项中至少一项阳性:①支气管激发试验或运动试验阳性;②支气管舒张试验阳性;③昼夜PEF变异率≥20%。符合(1)~(4)条或(4)、(5)条者,可以诊断为支气管哮喘。该患者反复发作呼吸困难、胸闷、咳嗽3年,符合1,可自行缓解,符合3;双肺满布哮鸣音,符合2;心率90次/分,律齐,无杂音,符合4,且有每年秋季发作的病史,所以可诊断为支气管哮喘。慢支一般有慢性咳嗽咳痰史和长期吸烟史。阻塞性肺气肿一般有肺气肿体征,两肺或可闻及湿啰音。心源性哮喘一般可咳出粉红色泡沫痰。
2.根据题意患者为支气管哮喘急性发作期轻度。哮喘急性发作的治疗目的是尽快缓解气道阻塞,纠正低氧血症,恢复肺功能,预防进一步恶化或再次发作,防止并发症。一般根据病情的分度进行综合治疗。轻度的治疗:每日定时吸入糖皮质激素(200~500μgBDP);出现症状时吸入短效β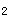 受体激动剂,可间断吸入。效果不佳时可加用口服β
受体激动剂,可间断吸入。效果不佳时可加用口服β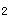 受体激动剂控释片或小量茶碱控释片(200mg/d),或加用抗胆碱药如异丙托溴铵气雾剂吸入。答案选A。
受体激动剂控释片或小量茶碱控释片(200mg/d),或加用抗胆碱药如异丙托溴铵气雾剂吸入。答案选A。
3.重度至危重度的治疗:糖皮质激素是治疗重症哮喘的有力措施。一般用琥珀酸氢化可的松,每日300~600mg,分次静脉滴注。或用甲基泼尼松龙每日120~240mg,分次静脉滴注。重症哮喘吸入和口服药物疗效很差,应静脉滴注平喘药物。常用氨茶碱0.25~0.5g加在葡萄糖液250~500ml中静滴,每日2次。亦可用特布他林0.25mg加在生理盐水100ml中缓慢静脉滴注,每8小时1次。此外,还需氧疗、纠正水电解质紊乱和酸碱平衡、控制感染、机械辅助通气应用等治疗措施。
